Fistelbildung (Fisteln) an Blase, Darm oder Gebärmutter ist ein schwerwiegendes gesundheitliches Problem, das das Leben der Betroffenen erheblich beeinträchtigen kann. Eine Fistel ist ein abnormer, röhrenförmiger Kanal, der zwei normalerweise nicht verbundene Körperhöhlen oder das Innere des Körpers mit der äußeren Haut verbindet. In diesem Artikel beleuchten wir die Ursachen, Symptome, Diagnose und Behandlungsmöglichkeiten von Fisteln in diesen Bereichen. Zusätzlich finden Sie häufig gestellte Fragen und Erfahrungsberichte von Betroffenen, um ein besseres Verständnis für diese Erkrankung zu entwickeln.
Symptome einer Fistelbildung:
Wiederkehrende Infektionen: Diese können in dem Bereich der Fistel auftreten und sind oft schwer zu behandeln, da Bakterien durch die abnorme Verbindung leicht von einer Körperhöhle zur anderen gelangen können.
Anhaltende Schmerzen im Bauch- oder Beckenbereich sind häufig und können bei Bewegung oder Druck verstärkt werden.
- Blasenfistel: Schmerzen beim Wasserlassen.
- Darmfistel: Bauchschmerzen und Krämpfe, besonders nach dem Essen.
- Gebärmutterfistel: Schmerzen im Beckenbereich, die bei Bewegung oder Druck stärker werden können.
Verlust der Kontrolle über den Stuhlgang oder Urin (Inkontinenz) kann bei Fisteln auftreten.
- Blasenfistel: Unkontrolliertes Austreten von Urin.
- Darmfistel: Unkontrolliertes Austreten von Stuhl, besonders bei Fisteln nahe am After.
- Gebärmutterfistel: Unkontrolliertes Austreten von Urin oder vaginaler Ausfluss, welcher ständig oder in Schüben auftreten kann.
Bei Fisteln im Darm oder in der Blase kann es zu Blutungen kommen, die im Stuhl oder Urin sichtbar sind.
- Blasenfistel: Blut im Urin.
- Darmfistel: Blut im Stuhl.
- Gebärmutterfistel: Blut im vaginalen Ausfluss, der auch unangenehm riechen kann.
Fisteln können zu wiederkehrenden Infektionen führen.
- Blasenfistel: Wiederholte Harnwegsinfektionen.
- Darmfistel: Abszesse und Fieber durch Infektionen im Bauchraum.
- Gebärmutterfistel: Beckenentzündungen oder vaginale Infektionen, die mit Fieber einhergehen können.
Fisteln können zu ungewöhnlichem Austritt von Flüssigkeiten führen.
- Blasenfistel: Urin kann durch die Vagina austreten.
- Darmfistel: Austritt von Stuhl oder Darmsaft durch unnormale Öffnungen.
- Gebärmutterfistel: Ständiger oder intermittierender Austritt von Flüssigkeit durch die Vagina, was auf den Austritt von Urin oder anderen Sekreten hinweisen kann.
Zusammenfassung
Fisteln sind abnormale Verbindungen, die zu vielen unangenehmen Symptomen wie Schmerzen, unkontrolliertem Austritt von Urin oder Stuhl, Blutungen, wiederholten Infektionen und abnormalem Flüssigkeitsaustritt führen können. Wenn Sie eines dieser Symptome bemerken, sollten Sie einen Arzt aufsuchen.
Ursachen für Fistelbildung
Die Ursachen für Fisteln können vielfältig sein:
Entzündliche Darmerkrankungen wie Morbus Crohn: Diese chronischen Erkrankungen können zu wiederkehrenden Entzündungen und Geschwüren führen, die schließlich Fisteln verursachen. Morbus Crohn betrifft vor allem den Dünndarm und den Anfangsteil des Dickdarms und kann tiefe Wunden und Abszesse bilden, die zu abnormalen Verbindungen zwischen den Darmabschnitten oder zu anderen Organen führen.
Divertikulitis: Entzündung oder Infektion kleiner Ausstülpungen im Darm, den sogenannten Divertikeln, die Fisteln hervorrufen können. Divertikulitis tritt vor allem im Dickdarm auf und kann zu Komplikationen wie Perforationen und Abszessen führen, die Fistelbildungen begünstigen.
Operationen oder Bestrahlungen: Chirurgische Eingriffe oder Strahlentherapie im Beckenbereich können Gewebeschäden verursachen und Fisteln bilden. Beispielsweise können Operationen zur Behandlung von Krebs oder anderen schweren Erkrankungen Narbengewebe hinterlassen, das Fistelgänge bildet.
Geburtsverletzungen: Bei Frauen können schwere Geburtsverletzungen zu Fisteln zwischen Darm, Blase und Gebärmutter führen. Insbesondere langanhaltende oder traumatische Geburten können das Gewebe so stark schädigen, dass sich Fistelverbindungen zwischen verschiedenen Organen entwickeln.
Infektionen: Chronische Infektionen im Blasen-, Darm- oder Gebärmutterbereich sind ebenfalls eine mögliche Ursache. Solche Infektionen können durch Bakterien verursacht werden, die das umliegende Gewebe schädigen und durch Entzündungsprozesse und Eiteransammlungen zu Fistelbildungen führen.
Krebs: Tumore im Darm, in der Blase, im Gebärmutterhals oder im Rektum können in das umliegende Gewebe einwachsen und Fisteln verursachen. Dies geschieht besonders häufig bei fortgeschrittenen Krebsstadien, wo die Tumorzellen aggressiv werden und Barrieren zwischen den Organen durchbrechen.
Traumata: Verletzungen durch Unfälle oder Gewalt können ebenfalls Fisteln verursachen. Dies kann durch direkte Schädigung des Gewebes und nachfolgende entzündliche Prozesse geschehen.
Angeborene Fehlbildungen: In einigen Fällen sind Fisteln das Ergebnis von angeborenen Fehlbildungen. Diese treten bereits bei der Geburt auf und können Verbindungen zwischen verschiedenen Organen oder Körperhöhlen darstellen.
Infektionen: Chronische Infektionen im Blasen-, Darm- oder Gebärmutterbereich sind ebenfalls eine mögliche Ursache.
Diagnostik: Wie werden Fisteln erkannt?
Eine genaue Diagnose und Behandlung der zugrundeliegenden Ursache ist entscheidend, um Fisteln effektiv zu behandeln und Komplikationen zu vermeiden, die in Darm, Blase oder Gebärmutter führen können. Hier sind die wichtigsten Schritte, die bei der Diagnose einer Fistel beachtet werden:
1. Anamnese und körperliche Untersuchung
Der erste Schritt bei der Diagnose einer Fistel besteht darin, dass der Arzt eine ausführliche Anamnese (Krankengeschichte) aufnimmt. Fragen zu Symptomen, Vorerkrankungen und etwaigen Operationen sind dabei besonders wichtig. Anschließend folgt die körperliche Untersuchung, bei der der Arzt Anzeichen einer Fistel wie z.B. ungewöhnliche Ausflussstellen oder Entzündungen suchen wird.
2. Bildgebende Verfahren
Ultraschall, CT (Computertomographie) und MRT (Magnetresonanztomographie) sind bildgebende Verfahren, die eingesetzt werden, um die genaue Lage und Größe der Fistel zu bestimmen.
- Ultraschall: Hilfreich vor allem bei oberflächennahen Fisteln.
- CT-Scan: Bietet detaillierte Schnittbilder, die tiefer liegende Fisteln und ihre Verläufe sichtbar machen.
- MRT: Besonders geeignet, um Weichteilstrukturen klar und deutlich darzustellen.
3. Endoskopie oder Koloskopie
Bei diesen Verfahren wird ein flexibler Schlauch mit einer Kamera in den Darm oder die Blase eingeführt, um das Innere direkt zu betrachten.
- Endoskopie: Primär für die Untersuchung des oberen Magen-Darm-Trakts.
- Koloskopie: Speziell für den Dickdarm und dient dazu, Fisteln im Darm von innen sichtbar zu machen.
4. Kontrastmittelstudien
Hierbei wird ein Kontrastmittel in die betroffenen Bereiche eingeführt und anschließend mit Hilfe von Röntgenbildern oder anderen bildgebenden Verfahren verfolgt. Das Kontrastmittel macht die Fisteln sichtbar, indem es die angrenzenden Gewebestrukturen optisch klar hervortreten lässt.
5. Laboruntersuchungen
Blut- und Urinproben können ebenfalls nützlich sein, um Anzeichen einer Infektion oder Entzündung zu erkennen. Erhöhte Entzündungswerte können beispielsweise auf eine Fistel hinweisen.
6. Biopsie
In einigen Fällen kann es notwendig sein, eine Gewebeprobe (Biopsie) zu entnehmen, um die Art der Fistel genauer zu bestimmen und mögliche bösartige Veränderungen auszuschließen.
Die Diagnose einer Fistel erfordert eine Kombination verschiedener Untersuchungsmethoden, um eine präzise Diagnose und eine darauf abgestimmte, effektive Behandlung zu gewährleisten. Je früher eine Fistel erkannt und behandelt wird, desto geringer ist das Risiko für ernsthafte Komplikationen.
Durch die Einbeziehung dieser diagnostischen Schritte lässt sich eine Fistel zuverlässig erkennen und die optimale Behandlung einleiten.
Behandlungsmöglichkeiten für Fisteln in Blase, Darm und Gebärmutter
Fisteln in Blase, Darm oder Gebärmutter sind ernsthafte gesundheitliche Probleme, die sorgfältige und oft interdisziplinäre Behandlungen erfordern. Hier sind die wichtigsten Behandlungsmöglichkeiten:
Blasenfisteln (Vesikofisteln)
Medikamentöse Behandlung
- Antibiotika: Zur Bekämpfung von Infektionen und zur Vermeidung schwerwiegender Komplikationen.
- Entzündungshemmende Medikamente: Wie Steroide (cortisonhaltige Medikamente), um entzündliche Erkrankungen, die Fisteln verursachen, zu behandeln.
Chirurgische Eingriffe
- Vesikofistulotomie (operative Öffnung und Reinigung): Öffnung und Reinigung der Fistel, gefolgt vom Verschluss, oft minimal-invasiv.
- Blasenrekonstruktion: Bei schweren Fällen, um die Blase mit gesundem Gewebe zu reparieren oder neu zu formen.
Minimal-invasive Techniken
- Fibrinkleber (Klebstoff aus Fibrin): Verschluss der Fistel durch Injizieren von Fibrinkleber, besonders bei kleineren Fisteln.
- Endoskopische Verfahren (Untersuchung und Behandlung mit einem dünnen Schlauch, dem Endoskop): Einsatz von Lasertechnologie zur Behandlung der Fistel durch ein Endoskop.
Darmfisteln
Darmfisteln: Lokalisationen und Verbindungen
Darmfisteln können an verschiedenen Stellen im Becken- und Bauchbereich auftreten und sich mit unterschiedlichen Organen verbinden. Typische Lokalisationen und Verbindungswege bei Darmfisteln sind:
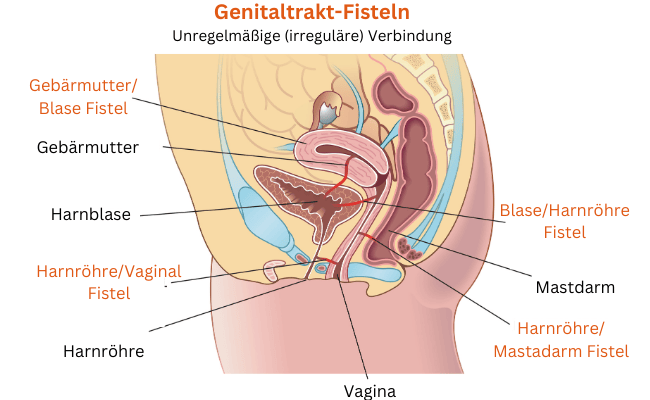
- Rektovaginale Fisteln: Verbindung zwischen Enddarm (Rektum) und Scheide (Vagina). Diese sind häufig bei Komplikationen nach Geburten, Operationen oder entzündlichen Darmerkrankungen.
- Enterovesikale Fisteln: Verbindung zwischen Darm und Blase (Vesica), oft durch entzündliche Darmerkrankungen (z. B. Morbus Crohn) oder Tumoren bedingt.
- Enterokutane Fisteln: Verbindung zwischen Darm und Hautoberfläche, wodurch Darminhalt nach außen gelangen kann.
- Enteroenterische Fisteln: Verbindung zwischen verschiedenen Darmabschnitten.
- Enterokolische Fisteln: Verbindung zwischen Dünndarm und Dickdarm.
- Enterourethrale Fisteln: Verbindung zwischen Darm und Harnröhre (Urethra).
- Enteroinguinale oder Enteroaskuläre Fisteln (selten): Verbindung zwischen Darm und Gefäßen oder in den Bereich der Leiste.
Solche Darmfisteln treten häufig im Zusammenhang mit chronisch-entzündlichen Darmerkrankungen wie Morbus Crohn auf, können aber auch durch Traumen, Operationen oder Tumore verursacht werden.
Medikamentöse Behandlung
- Antibiotika: Zur Kontrolle von Infektionen, die bei Darmfisteln häufig auftreten.
- Immunsuppressiva und Biologika: Speziell bei entzündlichen Darmerkrankungen zur Kontrolle der Entzündung und Minimierung der Fistelbildung.
Chirurgische Eingriffe
- Fistelspaltung (Fistulotomie): Operative Öffnung des Fistelganges zur Reinigung und Heilung.
- Resektion: Entfernung betroffener Darmabschnitte und Wiederverbindung gesunder Enden.
- Seton-Drainage: Plastk- oder Silikonfaden zur kontrollierten Drainage und Unterstützung der Heilung.
Minimal-invasive Techniken
- Fibrinklappen oder Kollagen-Dübel: Gewebestücke oder kollagenbasierte Stopfen zum Verschluss kleinerer Fisteln.
- Endoskopische Techniken: Minimal-invasiver Zugang zur Behandlung der Fistel.
Gebärmutterfisteln (Urogenitale Fisteln)
Medikamentöse Behandlung
- Antibiotika: Zur Verhinderung oder Behandlung von Infektionen.
- Hormontherapie (Behandlung mit Hormonen): Unterstützung der Gewebeheilung und Schließung der Fistel.
Chirurgische Eingriffe
- Exzision (chirurgische Entfernung): Entfernung der Fistel und Rekonstruktion mit gesundem Gewebe.
- Laparoskopie (Bauchspiegelung): Minimal-invasive Operation durch kleine Schnitte zur Reduzierung postoperativer Schmerzen und schnelleren Genesung.
- Transvaginale (durch die Scheide) oder transabdominale Ansätze (durch den Bauchraum): Operation durch die Vagina oder den Bauchraum je nach Lage der Fistel.
Unterstützung und Nachsorge
- Wundpflege: Wichtig zur Vermeidung von Infektionen und Förderung der Heilung.
- Ernährungsmanagement: Besonders bei Darmfisteln zur Unterstützung des Heilungsprozesses.
- Physiotherapie (Bewegungstherapie): Zur Wiederherstellung der Funktionalität und Minimierung postoperativer Komplikationen.
Fazit: Die Behandlung von Fisteln in Blase, Darm und Gebärmutter erfordert einen umfassenden, oft interdisziplinären Ansatz. Kombinationen aus medikamentöser Therapie, chirurgischen Eingriffen und unterstützenden Maßnahmen sind entscheidend zur Wiederherstellung der Funktionalität und Minimierung von Komplikationen. Eine frühzeitige Diagnose und individuell angepasste Therapie sind dabei besonders wichtig.
Häufig gestellte Fragen (FAQs)
- Was ist eine Fistel?
- Eine Fistel ist eine abnorme, röhrenförmige Verbindung zwischen zwei Körperhöhlen oder zwischen einer Körperhöhle und der Hautoberfläche.
- Wie wird eine Fistel diagnostiziert?
- Die Diagnose erfolgt durch Anamnese, körperliche Untersuchung, bildgebende Verfahren wie CT oder MRT und endoskopische Untersuchungen.
- Ist eine chirurgische Behandlung immer notwendig?
- Nicht immer. In einigen Fällen können medikamentöse Therapien und weniger invasive Eingriffe wie die Seton-Platzierung ausreichen.
- Kann eine Fistel von selbst heilen?
- Manche kleine Fisteln können von selbst heilen, aber in vielen Fällen ist eine medizinische oder chirurgische Behandlung notwendig.
Erfahrungsberichte von Betroffenen
Erfahrungsbericht 1: Anna, 34 Jahre
"Ich habe seit Jahren mit Morbus Crohn zu kämpfen. Vor zwei Jahren wurde bei mir eine Fistel diagnostiziert. Die Symptome waren anfänglich extrem belastend, besonders die unkontrollierten Infektionen. Nach einer erfolgreichen medikamentösen Therapie und einer anschließenden Operation habe ich nun endlich mein Leben wieder unter Kontrolle."
Erfahrungsbericht 2: Markus, 46 Jahre
"Bei mir wurde nach einer schweren Divertikulitis eine Darm-Fistel entdeckt. Der Verlauf war schmerzhaft und ich hatte ständig Infektionen. Nach einer gründlichen Diagnose und mehreren bildgebenden Verfahren entschied ich mich für eine chirurgische Entfernung der Fistel. Die Operation war erfolgreich und ich bin inzwischen beschwerdefrei."
Erfahrungsbericht 3: Sabine, 29 Jahre
"Nach einer komplizierten Geburt entwickelte ich eine Fistel zwischen Blase und Darm. Die Diagnose war ein Schock, aber die medizinische Betreuung war hervorragend. Nach einer Seton-Platzierung und späteren Operation bin ich jetzt fast vollständig genesen. Lediglich Physiotherapie brauche ich noch, um die Blasenfunktion zu verbessern."
Fistelbildung an Gebärmutter, Blase oder Darm ist eine ernstzunehmende Erkrankung, die jedoch mit den richtigen Diagnose- und Behandlungsmethoden effektiv behandelt werden kann. Wenn Sie Symptome bemerken, suchen Sie umgehend ärztlichen Rat. Durch frühzeitige Diagnose und Behandlung können viele Komplikationen vermieden und die Lebensqualität erheblich verbessert werden.
Nutzen Sie nach Möglichkeit die oben genannten Tipps und Informationen, um im Falle einer Fistelbildung richtig handeln zu können.
